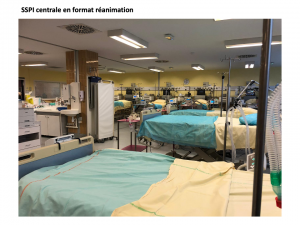
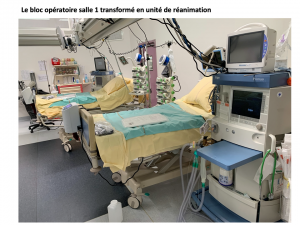
Transformer la salle de surveillance post-interventionnelle et/ou les blocs opératoires en salle de réanimation?
Philippe Montravers, Aurélie Gouel-Chéron, Elie Kantor, Marie-Pierre Dilly, Bruno Hoszman, Maksud Assadi, Parvine Tashk, Brice Lortat Jacob
1 Département d’Anesthésie-Réanimation, CHU Bichat-Claude Bernard, HUPNVS, APHP, Paris France. 2 Université de Paris, Paris France
La situation exceptionnelle que nous connaissons à l’occasion de l’épidémie de pneumopathie virale grave et de SDRA chez les patients atteints de COVID-19 a imposé de créer des lits supplémentaires de réanimation dans des structures d’anesthésie-réanimation habituellement dévolues à d’autres activités.
En fonction des organisations des établissements de santé, les salles de surveillance post-interventionnelle (SSPI) développent soit une activité exclusive de réveil, soit y associent, selon les besoins, des activités de déchocage, de réanimation, voire de surveillance continue. Les attentats de 2015 avaient déjà démontré l’intérêt de ces structures pour concentrer dans une unité de lieu des soins critiques équivalents à une activité de réanimation.
Dès 2007, les sociétés savantes (SFAR, SRLF, SPILF, GRFUP, SFUM, SPLF et SFN) avaient édité des recommandations concernant l’organisation de la réanimation en situation de pandémie (B Guery et al. Médecine et maladie Infectieuses 2007). Dans ce document, le rôle potentiel des SSPI avait été souligné. A l’époque, les estimations de la Direction de l’Hospitalisation et de l’Organisation des Soins (DHOS) faisaient état d’une capacité de près de 10 000 lits/emplacements de SSPI, sans cependant faire état du parc de ventilateurs disponibles. Il était alors envisagé par la déprogrammation chirurgicale de récupérer des capacités de réanimation, SSPI et d’anesthésiologie, et de redéployer les ressources humaines vers la réanimation par une réaffectation des personnels des blocs opératoires et SSPI. Cependant, ces recommandations n’étaient pas entrées dans le détail pratique de l’organisation et de la réaffectation des moyens humains pour la transformation d’une SSPI en réanimation.
Nous espérons que la retranscription de notre expérience dans les lits de réanimation « hors les murs » pourra aider les professionnels qui, sous la pression des évènements, seraient amenés à réaliser de telles transformations.
Unité de temps
Notre établissement a été durement touché par l’épidémie de COVID-19 avec la nécessité de développer des lits de réanimation hors des unités de réanimation habituelles, très précocement au début du mois de mars 2020. Nous avons été conduits à la transformation de 14 postes de SSPI en 12 lits de réanimation en SSPI puis secondairement à l’aménagement de 2 blocs opératoires pour créer 8 lits supplémentaires de réanimation. Ce développement n’aurait pas été possible sans une coordination complète des équipes médicales et paramédicales. Un partenariat étroit entre les responsables médicaux et paramédicaux est indispensable pour mettre en place de telles transformations prenant en compte les contraintes et les besoins de chacun. L’évaluation de la pertinence des organisations a été effectuée régulièrement pour s’adapter étape par étape aux besoins de l’établissement et prévoir « le coup d’après ». La mise en place de ce dispositif est donc une image en mouvement qui a terme se terminera par un désarmement progressif et un retour à une situation « normale » dans un délai que nous espérons tous le plus rapide possible.
Unité de lieu
Les équipes qui prennent en charge les lits de réanimation « hors les murs » les patients de réanimation sont très majoritairement des médecins et des soignants de l’équipe d’anesthésie-réanimation avec des renforts des équipes du bloc opératoire. Il paraissait donc légitime de concentrer sur un même périmètre les unités Covid-19 et les équipes soignantes, afin de diminuer les mouvements de patients et personnels soignants. Cette réflexion s’est appliquée à l’identique à la SSPI et aux blocs opératoires en choisissant les espaces les plus spacieux et les plus fonctionnels à proximité de la réanimation.
Unité d’action : le Personnel
La déprogrammation chirurgicale a permis de redistribuer le personnel médical. Les médecins anesthésistes-réanimateurs habituellement plus postés sur l’activité anesthésique ont assuré la prise en charge des patients de réanimation. En SSPI, l’organisation médicale a été établie avec un médecin anesthésiste-réanimateur (MAR) senior coordinateur, trois MARs seniors et trois internes. Dans les blocs opératoires, un MAR senior coordinateur supervisait les équipes médicales de chaque bloc, constituée d’un MAR senior et un interne.
Une équipe de soutien de chirurgiens s’est également mise en place avec une présence quotidienne afin d’assurer une aide lors des poses de cathéter ou des mises en décubitus ventral. Un point quotidien est également effectué avec l’équipe de chirurgie ORL pour discuter des indications de trachéotomie qu’ils réalisent soit au lit du patient soit au bloc opératoire lorsque c’est nécessaire. Trois listes de gardes médicales supplémentaires ont par ailleurs été créées afin d’assurer la permanence des soins.
Le décret réanimation a défini les besoins en personnel avec un infirmier diplômé d’état (IDE) pour 2,5 lits et un aide-soignant (AS) pour 4 lits. La charge en soin très lourde des patients Covid-19 a conduit à modifier ce périmètre pour attribuer un IDE pour 2 malades et un AS pour 4 malades. Le même schéma organisationnel a été mis en place pour les lits de réanimation « hors les murs » et les unités de réanimation.
La déprogrammation chirurgicale a permis d’affecter des infirmiers anesthésistes diplômés d’état (IADE) et des infirmiers de bloc opératoire diplômés d’état (IBODE) en renfort pour les équipes de soins infirmiers. Les infirmières anesthésistes diplômées d’état (IADE) du fait de leur expertise dans le domaine de la réanimation ont été très sollicitées pour participer aux soins infirmiers des patients de réanimation. Ces équipes IADES ont également participé à la formation accélérée de professionnels n’ayant pas ou plus de compétence en réanimation, tels que les IDEs, IBODEs et les étudiants en médecine de DFAMS 2 et 3. Ces étudiants ont, par dérogation du Doyen de la Faculté de Médecine, participés aux soins infirmiers.
L’organisation délocalisée a conduit à dédier une IDE pour la préparation des perfusions et injections et une AS pour les fonctions logistiques du matériel et du consommable.
Du fait de la tenue anonyme avec masque, lunette et chapeau, chaque soignant a utilisé un signe d’identification avec une inscription dorsale de son prénom et sa fonction.
Mesures de protection individuelle
Les mesures appliquées dans les unités de réanimation masque, charlotte, ont été appliqués dans les structures de réanimation « hors les murs ». Pour les soins au contact des patients infectés par le Covid-19, les mesures de précautions supplémentaires ont été appliqués avec l’utilisation de masque FFP2, lunettes de protection, blouse imperméable et tablier de protection. Dans la phase d’installation des unités de réanimation « hors les murs », l’unité hospitalière de lutte contre les infections nosocomiales (UHLIN) a guidé et aidé le personnel soignant à avoir les bons gestes de protection dans un environnement « ouvert ».
Climatisation / ventilation
La ventilation de la SSPI et des blocs opératoires a été adaptée pour correspondre aux risques de transmission gouttelettes. La ventilation en pression positive a été réduite à son minimum pour éviter la transmission hors de la zone de soins de l’air de la pièce. La mise en place d’un système de climatisation ou de rafraichissement de l’air doit être envisagé du fait du nombre important d’installations électriques, du nombre de soignants présents et des équipements de protection individuelle.
Lits
La déprogrammation chirurgicale (hormis les interventions carcinologiques et les urgences) et la fermeture de services d’hospitalisation conventionnelle a permis d’équiper la SSPI et les blocs opératoires avec des lits d’hospitalisation. Il convient de signaler que ces lits ne bénéficient pas de toutes les fonctionnalités des lits « modernes » utilisés dans les unités de réanimation. Une protection par un matelas anti-escarre est à prévoir. L’encombrement des lits et la place pour les soins a conduit à se contenter de 12 lits en SSPI et de 4 lits par bloc opératoire. L’encombrement du lit, du ventilateur, de la colonne de pousse seringues et de la place nécessaire autour du lit pour les soins conduit à considérer une surface au sol d’environ 5,5-6,0 m2 (2,6 m longueur X 2,10 m de largeur) par malade. Notre organisation des lits a comporté la sanctuarisation de lits pour des patients non infectés par le COvid-19 et notamment des lits pour assurer l’épuration extra-rénale de ces patients, activité difficilement réalisable dans des lits de réanimation « hors les murs »
Ventilateurs
En fonction du matériel disponible, les ventilateurs utilisés pour les patients Covid-19 ont été des ventilateurs de réanimation ou des ventilateurs d’anesthésie utilisés au bloc opératoire. La gestion des ventilateurs d’anesthésie a été confiée aux IADEs car les IDEs de réanimation n’ont pas l’expertise pour surveiller avec ces matériels.
Salle de détente
Une zone de détente à proximité de la SSPI et des blocs opératoires a été organisée. La présence de personnel a été limité dans cette espace pour limiter le risque de contamination à l’occasion des pauses repas et des moments de convivialité.
Arsenal
Les zones de stockage de matériel habituellement dévolues aux activités de la SSPI ont été utilisés à l’identique. Dans les blocs opératoires, les salles d’induction/préanesthésie ainsi que des blocs opératoires non fonctionnels ont été utilisés pour le stockage du matériel.
Ordinateurs
La présence dans la SSPI et les blocs opératoires de plusieurs postes informatiques fonctionnels a permis de poursuivre l’activité sans nécessité de moyens supplémentaires.
Radiographie/échographie
Le matériel d’imagerie (appareil mobile de radiographie et echographe) à disposition dans la SSPI a été laissé pour le soin des patients. Dans les blocs opératoires, les appareils d’imagerie utilisés ont été ceux habituellement mis à disposition pour les activités chirurgicales.
Vécu des patients
La SSPI a accueilli initialement plusieurs patients en détresse respiratoire aigue non-intubés. Malgré les précautions avec l’usage de paravent, l’angoisse de ces patients et l’agitation autour d’eux ont été des éléments très traumatisants. Cette observation est également pertinente pour les phases de réveil et d’extubation, pour lesquelles la SSPI est mal adaptée. Nous suggérons d’accueillir les patients vigiles ou en passe de le redevenir dans des structures plus petites comme un bloc opératoire ou une chambre de réanimation.
Visites
Les visites des familles ont été interdites pendant l’épidémie sauf pour les visites in extremis des patients mourants. L’organisation de la SSPI ou des blocs opératoires en format de salle commune n’est pas propice à l’intimité et au recueillement des proches. Nous avons tenté de préserver ces conditions par l’installation de paravents pour les familles.
Conclusion
Dans ce contexte unique de pandémie, la polyvalence et le savoir-faire des départements d’anesthésie-réanimation rendent possibles sur le plan humain et logistique la transformation rapide de zones de soins pour l’accueil de patients nécessitant des soins de réanimation. La coordination des équipes médicales et paramédicales est primordiale. Un partenariat étroit entre les responsables médicaux et paramédicaux est indispensable pour mettre en place de telles transformations. L’évaluation de la pertinence des organisations doit être régulière pour s’adapter pas à pas aux besoins de l’établissement et prévoir « le coup d’après ».